Rozwój terminologii diagnostycznej FASD w Ameryce Północnej
Celem tego artykułu jest przybliżenie czytelnikowi przebiegu rozwoju terminologii diagnostycznej w USA i Kanadzie od 1973 do 2016 roku.
Zmiany w nazewnictwie są odzwierciedleniem rozwoju wiedzy naukowej w tej dziedzinie. W związku z tym, większość terminów ciągle obecnych w piśmiennictwie czy też w filmach edukacyjnych sprzed lat, ma znaczenie historyczne, a nie diagnostyczne.
Od czasu zdefiniowania Płodowego Zespołu Alkoholowego (FAS, Fetal Alcohol Syndrome) minęło ponad 40 lat1. W tym okresie badania naukowe przyniosły dowody, dzięki którym można było zmodyfikować tę pierwszą charakterystykę FAS oraz określić kryteria diagnostyczne jednostek znajdujących się pod wspólną nazwą FASD (Fetal Alcohol Spectrum Disorder), Spektrum Płodowych Zaburzeń Alkoholowych. Badania te wyjaśniły mechanizmy działania alkoholu na rozwijający się płód, jego negatywny wpływ na ośrodkowy układ nerwowy, który powoduje szereg zaburzeń rozwojowych, intelektualnych i behawioralnych. W amerykańskiej i kanadyjskiej literaturze przedmiotu pojawiło się na przestrzeni lat dużo różnych terminów, których używano do określenia zaburzeń spowodowanych ekspozycją na alkohol. Do tych określeń między innymi zaliczano: Płodowy Efekt Alkoholowy (FAE, Fetal Alcohol Effects), Prawdopodobny Płodowy Efekt Alkoholowy (PFAE), Neurorozwojowe Zaburzenia Zależne od Alkoholu (ARND, Alcohol Related Neurodevelopmental Disorder), Wady Wrodzone Płodu Zależne od Alkoholu (ARBD, Alcohol Related Birth Defects) czy też znacznie później wprowadzony termin FASD2.
W Ameryce Północnej FASD jest rozpatrywane jako wrodzona wada rozwojowa spowodowana ekspozycją płodu na alkohol. Ze względu na występowanie różnorodnych deficytów rozwojowych, potrzebę wykluczenia zespołów genetycznych, zaburzeń psychologicznych i psychiatrycznych oraz konieczność poprawnego wykonania badań fizycznych do postawienia adekwatnej diagnozy w kierunku FASD, potrzebny jest odpowiednio przeszkolony zespół specjalistów. W przypadku braku prawidłowej diagnozy i dostępu do specjalistycznych działań terapeutyczno–wspierających pogłębia się nieprawidłowy rozwój psychospołeczny dziecka, pojawiają się problemy szkolne, problemy ze zdrowiem psychicznym oraz kłopoty z prawem3. W niektórych przypadkach koszt opieki nad osobą z FASD wynosi więcej niż 1 milion dolarów kanadyjskich4 – w związku z tym rząd kanadyjski zainicjował szereg projektów, które miały na celu stworzenie krajowych standardów diagnostycznych oraz wprowadzenie sprawnego sytemu opieki i wsparcia dla osób z FASD. Pierwsze kanadyjskie wytyczne diagnostyczne zostały opublikowane w 2005 roku5. Przedstawiały trzy podstawowe jednostki (FAS, pFAS, ARND) oraz kryteria ich rozpoznania. W 2015 roku wytyczne te zostały uaktualnione6. Zarówno terminologia, jak i kryteria diagnostyczne zostały zmodyfikowane na podstawie najnowszych badań naukowych.
Celem tego artykułu jest przybliżenie czytelnikowi przebiegu rozwoju terminologii diagnostycznej w USA i Kanadzie od 1973 do 2016 roku. Zmiany w nazewnictwie są odzwierciedleniem rozwoju wiedzy naukowej w tej dziedzinie. W związku z tym, większość terminów ciągle obecnych w piśmiennictwie czy też w filmach edukacyjnych sprzed lat, ma znaczenie historyczne, a nie diagnostyczne. Nie powinny więc one być stosowane w opisach zaburzeń formułowanych obecnie w klinikach diagnostycznych. Używanie historycznych określeń powoduje dalszą dezorientację wokół diagnozy FASD w środowiskach specjalistycznych oraz laickich. Najprawdopodobniej dochodzi do diagnozowania dzieci i młodzieży niezgodnie ze współczesną wiedzą naukową lub eliminowania z procesu diagnostyczno-terapeutycznego dzieci z innymi ekspresjami FASD. Diagnoza FASD nie jest więc jednoznaczna i powtarzalna, niezależnie od miejsca zamieszkania czy zespołu medyczno-psychologicznego, który dane dziecko diagnozuje.
W Polsce nie ma jeszcze jednej, ustalonej terminologii ani krajowych standardów diagnostycznych. Ujednolicenie nazewnictwa oraz opracowanie własnych, albo lepiej – przyjęcie wytycznych do diagnozy o zasięgu międzynarodowym – doprowadzi do standaryzacji procesu diagnostycznego, konsekwentnego używania adekwatnego nazewnictwa, a tym samym zmniejszenia nieporozumień wokół diagnozy FASD.
Perspektywa historyczna
Pierwsze udokumentowane informacje odnośnie do negatywnego wpływu alkoholu na rozwój płodu datuje się na 1899 r., kiedy to doktor William Sullivan opisał noworodki urodzone przez matki uzależnione od alkoholu, które przebywały w więzieniu w Liverpoolu7. Następnie w latach 60. ubiegłego wieku doktor Paul Lemoine z Francji wraz ze swoim zespołem opisał cechy dysmorfii twarzy oraz niektóre zaburzenia w zachowaniu u dzieci matek spożywających alkohol w czasie ciąży8. Doktor Lemoine opublikował swoje badania we Francji. Nie zostały one jednak przetłumaczone na język angielski, a tym samym nie były przez długi czas opublikowane w Ameryce Północnej9.
Następnie w 1973 roku dwaj amerykańscy lekarze Kenneth L. Jones oraz David W. Smith z Uniwersytetu Waszyngtońskiego w Seattle opisali specyficzny wzór cech twarzy, zaburzenia w rozwoju fizycznym (wzrost i waga), wady układu sercowo-naczyniowego oraz zniekształcenia mózgu u dzieci matek spożywających alkohol w dużych ilościach w czasie ciąży. Zespół tych objawów nazwali Fetal Alcohol Syndrome – FAS10, czyli Alkoholowy Zespół Płodowy. W tym samym roku FAS zostało uznane za diagnozę medyczną, do postawienia której wymagany był lekarz z odpowiednim przeszkoleniem z zakresu dokonywania pomiarów cech dysmorfii twarzy11. W 1979 roku dr David Smith zidentyfikował występowanie cech dysmorfii twarzy szczególnie charakterystycznych dla FAS12. W 20 lat później badania dr. Astleya i dr. Clarrena potwierdziły słuszność obserwacji dr. Smitha, iż jednoczesne występowanie trzech cech dysmorfii jest unikalne dla diagnozy FAS13. Następnie udowodniono, iż istnieje związek między występowaniem cech dysmorfii twarzy a uszkodzeniem mózgu. W miarę jak wzrasta natężenie występowania cech dysmorfii twarzy, zwiększa się występowanie uszkodzenia i dysfunkcji mózgu13,14.
W późniejszych latach 70. ubiegłego stulecia, badania naukowe dr. Clarrena i jego zespołu przedstawiły dodatkowe dowody fizycznego uszkodzenia ośrodkowego układu nerwowego, OUN15. Z przebadanych mózgów nieżyjących czterech noworodków, których matki spożywały alkohol w bardzo dużych ilościach i krótkich odstępach czasu zauważono, że wszystkie cztery mózgi miały podobne zniekształcenia strukturalne wynikające z błędów w migracji elementów neuronalnych i glejowych. Tylko dwa z tych badanych mózgów pochodziły od noworodków, które posiadały cechy zewnętrzne charakterystyczne dla FAS. Badania te udowodniły, że niektóre dzieci z ekspozycją na alkohol mogą prezentować tylko częściowe kryteria diagnostyczne FAS. Istnieje możliwość występowania uszkodzenia mózgu przy braku posiadania cech zewnętrznych. Ówczesne badania naukowe dr. Chernoffa na zwierzętach laboratoryjnych potwierdzały teratogeniczne działanie alkoholu na rozwijający się płód, powodujące szeroką gamę zniekształceń i zaburzeń w funkcjonowaniu OUN16.
W związku z tym, termin FAS stał się nieadekwatny, ponieważ nie odzwierciedlał częściowej ekspresji objawów charakterystycznych dla ekspozycji na alkohol. W 1978 r. dr Sterling Clarren i dr David Smith zaproponowali nowym termin Fetal Alcohol Effects – FAE (Płodowy Efekt Alkoholowy)17, który początkowo używany był w badaniach laboratoryjnych na zwierzętach. Określenie to szybko jednak zostało wprowadzone do słownictwa medycznego. Lekarze amerykańscy używali terminu FAS, aby opisać pełen zespół objawów. Natomiast do określenia przypadku, kiedy dziecko posiadało niektóre cechy charakterystyczne FAS, używali właśnie określenia FAE albo PFAE (prawdopodobne FAE). W tym czasie w Europie lekarze z Niemiec, Francji i Szwecji używali pojęć „lekkie”, „umiarkowane” lub „głębokie” FAS, aby zdefiniować stopień uszkodzeń oraz opisać spektrum objawów18. FAE nigdy nie zostało uznane za diagnozę medyczną, chociaż początkowo było używane w tym znaczeniu. Termin ten służył do podkreślenia, iż część dzieci matek nadużywających alkohol w czasie ciąży nie posiada zewnętrznych cech fizycznych typowych dla FAS, posiada natomiast zaburzenia funkcji poznawczych i kłopoty behawioralne spowodowane uszkodzeniem mózgu, które są charakterystyczne dla dzieci z pełnoobjawowym FAS19.
Na podstawie wyników badań neuropsychologicznych i badań obrazowych mózgu stwierdzono, że alkohol powoduje zarówno zmiany strukturalne mózgu (tj. małogłowie, zniekształcenia albo zmniejszenie ciała modzelowatego, jąder podstawnych, móżdżka i hipokampa), jak i zmiany w funkcjonowaniu mózgu (tj. zaburzenia funkcji poznawczych i wykonawczych, kłopoty z pamięcią, trudności w uczeniu się, zaburzenia w rozwoju małej i dużej motoryki)20,21. Badania na zwierzętach laboratoryjnych potwierdziły zmiany strukturalne i neurochemiczne w mózgu, również w przypadkach bez zmian dysmorfii twarzy20. Wielu naukowców postulowało potrzebę uściślenia terminologii i kryteriów diagnostycznych, ponieważ istniejące dotąd nazewnictwo FAE i PFAE nie uwzględniało nowo zdobytej wiedzy na temat zmian poalkoholowych w strukturze i funkcjonowaniu mózgu oraz wprowadziło mylenie jednostki diagnostycznej (FAS) z terminami opisowymi (FAE, PFAE).
cechy dysmorfii twarzy
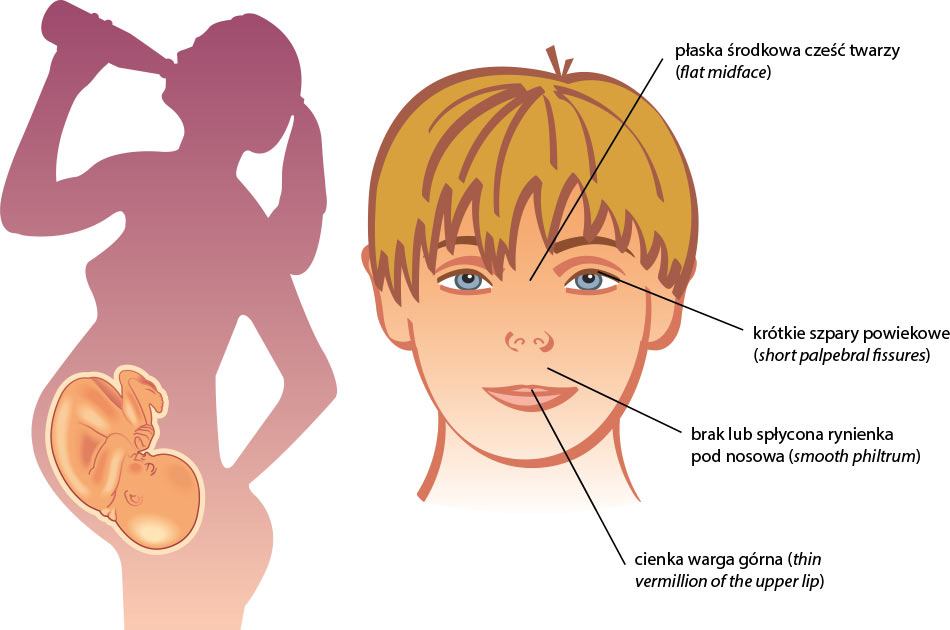
fasd cechy dysmorfii twarzy
Nowa terminologia diagnostyczna wprowadzona w 1996 roku przez amerykański Instytut Medycyny (Institute of Medicine, IOM) wprowadziła dwa terminy. Wrodzone Wady Zależne od Alkoholu (Alcohol Related Birth Defects, ARBD) charakteryzowały uszkodzenia fizyczne spowodowane ekspozycją na alkohol, termin Neurorozwojowe Zaburzenia Zależne od Alkoholu (Alcohol Related Neurodevelopmental Disorder, ARND) określał objawy związane z uszkodzeniem OUN. Diagnoza ARND odnosiła się do osób, które nie posiadały żadnych cech fizycznych charakterystycznych dla FAS, natomiast występowały u nich zaburzenia intelektualne i behawioralne podobne do zaburzeń występujących u osób z pełnoobjawowym FAS21. Następnie 4-Cyfrowy Kod Diagnostyczny (tzw. Standardy Waszyngtońskie), stworzony przez naukowców z Uniwersytetu Waszyngtońskiego w 1997 roku, wprowadził bardziej sprecyzowaną terminologię diagnostyczną, obiektywne metody dokonywania pomiarów cech fizycznych FAS oraz określił przebieg procesu diagnostycznego22.
Na początku XXI wieku pojawiły się głosy wskazujące na brak jednoznacznego terminu, który by jednocześnie uwzględniał wszystkie jednostki diagnostyczne, podkreślał fakt, że mamy do czynienia ze spektrum różnorodnych zaburzeń OUN23, oraz był łatwy w użyciu zarówno przez specjalistów, jak i osoby posiadające tę diagnozę i ich rodziny. W 2004 roku został zaproponowany nowy, niediagnostyczny termin, FASD (Fetal Alcohol Spectrum Disorder), Spektrum Płodowych Zaburzeń Alkoholowych. Zaczęto nim określać wszelkie uszkodzenia w rozwoju fizycznym i psychicznym dziecka, których powodem było spożywanie alkoholu przez kobietę w czasie ciąży24. W USA termin ten obejmował cztery jednostki diagnostyczne: FAS, pFAS, ARND oraz ARBD25, natomiast w Kanadzie tylko trzy: FAS, pFAS i ARND26.
Pomimo prób uściślenia terminologii dochodziło, i w dalszym ciągu dochodzi, do nieprawidłowego rozumienia poszczególnych jednostek diagnostycznych, nawet wśród osób zawodowo zajmujących się FASD. Najczęściej spotykaną pomyłką jest rozumienie, iż pFAS lub ARND stanowią łagodniejsze formy FAS. Tymczasem badania naukowe wyraźnie wskazują, iż zarówno osoby z pFAS (częściowy brak zewnętrznych cech fizycznych), jak i osoby z ARND (całkowity brak zewnętrznych cech fizycznych) mogą prezentować tak samo poważne uszkodzenia w rozwoju i funkcjonowaniu mózgu jak osoby z pełnoobjawowym FAS27. Diagnoza FAS nie oznacza, że rozmiar i głębokość uszkodzeń mózgu są u danego dziecka większe niż u dziecka z diagnozą pFAS albo ARND. Oznacza jedynie, że oprócz uszkodzenia mózgu występują również pozostałe trzy kryteria diagnostyczne (dysmorfia twarzy, zaburzenia w rozwoju fizycznym oraz potwierdzenie spożywania alkoholu przez matkę w czasie ciąży). Większość osób z ekspozycją na alkohol nie posiada cech dysmorfii twarzy ze względu na fakt, że zmiany te mogą powstać wyłącznie w 19.-20. dniu ciąży28. Inną, również często spotykaną pomyłką, jest mylenie jednostek diagnostycznych (FAS, pFAS, ARND) z kategoriami opisowymi takimi jak początkowo używany termin FAE, a później w latach 2000-2015 termin FASD lub kontynuowanie używania określeń historycznych w znaczeniu diagnostycznym.
Terminologia i Wytyczne Diagnostyczne 1996 -2016
W Ameryce Północnej od 1996 roku opublikowano – a później systematycznie uaktualniano – pięć różnych standardów diagnostycznych. Cztery z nich w USA, a jeden w Kanadzie. W USA funkcjonują następujące systemy diagnostyczne: wyżej wspomniane, wytyczne Instytutu Medycyny (IOM), 4-Cyfrowy Kod Diagnostyczny z Uniwersytetu Waszyngtońskiego, oraz wytyczne do diagnozowania FASD (tzw. Wytyczne dr. Hoyme)29 i wytyczne Narodowego Centrum do Badań Wad Wrodzonych i Zaburzeń Rozwojowych i Centrów Kontroli i Zapobiegania Chorób (National Centre on Birth Defects and Developmental Disabilites and Centers for Disease Control and Prevention, CDC)30. Natomiast w Kanadzie, w 2005 roku, wprowadzone zostały ogólnokrajowe wytyczne. Poniżej zostaną opisane wytyczne IOM, Standardy Waszyngtońskie oraz wytyczne kanadyjskie, ponieważ systemy te są najbardziej rozpowszechnione na terenie Ameryki Północnej. Ponadto, Standardy CDC opublikowane w 2004 roku skupiły się na zdefiniowaniu tylko diagnozy FAS, a wytyczne dr. Hoyme z 2005 roku są uaktualnioną wersją wytycznych IOM.
Wspólnym mianownikiem wszystkich tych systemów jest uznanie, iż postawienie diagnozy FASD musi odbyć się przy udziale zespołu specjalistów. Praca zespołowa jest niezbędna ze względu na występowanie różnorodnych deficytów rozwojowych, potrzebę wykluczenia zespołów genetycznych, zaburzeń psychologicznych i psychiatrycznych oraz konieczność poprawnego wykonania badań fizycznych. Zespół diagnostyczny powinien także przestrzegać zatwierdzonych standardów diagnostycznych, ponieważ diagnoza FAS jest oficjalną diagnozą medyczną31.
Pierwsze wytyczne odnośnie do diagnozowania FASD zostały opublikowane przez Instytut Medycyny (IOM) w USA w 1996 roku32. Kongres USA powierzył naukowcom z IOM przeprowadzenie badań na temat negatywnego wpływu alkoholu na rozwijający się płód.
Badania te zaowocowały powstaniem pierwszego systemu diagnostycznego. Zidentyfikował on dwie kategorie diagnostyczne, w których znajdowało się pięć różnych jednostek diagnostycznych33:
1. Kategoria: Płodowy Zespół Alkoholowy – Fetal Alcohol Syndrome, FAS:
Jednostki diagnostyczne:
A. Płodowy Zespół Alkoholowy (FAS, Fetal Alcohol Syndrome) z potwierdzeniem spożywania alkoholu przez matkę w czasie ciąży. Do jego rozpoznania konieczne jest:
1. Potwierdzenie spożywania alkoholu.
2. Występowanie cech dysmorfii twarzy:
a) krótkie szpary powiekowe (short palpebral fissures),
b) brak lub spłycona rynienka podnosowa (smooth philtrum),
c) cienka warga górna (thin vermillion of the upper lip),
d) płaska środkowa cześć twarzy (flat midface).
3. Zahamowanie wzrostu w okresie płodowym lub późniejszym; występowanie przynajmniej jednego z następujących wskaźników:
a) niska waga urodzeniowa,
b) zwolnienie przyrostu wagi ciała niespowodowane brakiem pożywienia,
c) nieproporcjonalnie niska waga ciała w porównaniu ze wzrostem.
4. Zaburzenia rozwoju ośrodkowego układu nerwowego; występowanie przynajmniej jednego z następujących wskaźników:
a) zmniejszenie wielkości czaszki przy urodzeniu,
b) zmiany strukturalne mózgu (np. małogłowie, częściowy albo całkowity brak ciała modzelowatego, niedorozwój móżdżku),
c) objawy neurologiczne małe albo duże (np. zaburzenia motoryki małej, neurosensoryczna utrata słuchu, zaburzenia w koordynacji wzrokowo-manualnej).
B. Płodowy Zespół Alkoholowy (FAS) bez potwierdzenia spożywania alkoholu w czasie ciąży – kryteria diagnostyczne takie jak w wyżej wymienionym „FAS z potwierdzeniem spożywania alkoholu” z wyjątkiem kryterium 1.
C. Częściowy Płodowy Zespół Alkoholowy (PFAS) z potwierdzeniem spożywania alkoholu przez matką w czasie ciąży. Do jego rozpoznania konieczne jest:
1. Potwierdzenie spożywania alkoholu.
2. Występowanie niektórych z cech dysmorfii twarzy.
3. Występowanie jednej z poniższych cech:
a) zahamowanie wzrostu w okresie płodowym lub później (patrz diagnoza FAS),
b) zaburzenie rozwoju OUN (patrz diagnoza FAS),
c) zaburzenia w zachowaniu i funkcjach intelektualnych, niezgodne z wiekiem i niedające się wytłumaczyć czynnikami genetycznymi, rodzinnymi czy środowiskowymi (kłopoty w nauce, niskie osiągnięcia szkolne, niskie kompetencje językowe, specyficzne trudności w nauce matematyki, trudności w rozwiązywaniu problemów).
2. Kategoria: Zaburzenia Zależne od Alkoholu (Alcohol Related Effects):
Jednostki diagnostyczne:
A. Wady Wrodzone Płodu Zależne od Alkoholu (ARBD, Alcohol Related Birth Defects) – obecność wad wrodzonych, deformacji, zniekształceń, dysplazji części ciała, (wady serca, układu kostnego, nerek, wzroku, słuchu).
B. Neurorozwojowe Zaburzenia Zależne od Alkoholu (ARND, Alcohol Related Neurodevelopmental Disorder) – występowanie zaburzeń w OUN lub/również innych zaburzeń w zachowaniu i rozwoju intelektualnym:
1. Zaburzenia w rozwoju OUN oznaczają występowanie przynajmniej jednego z następujących wskaźników:
a) zmniejszenie wielkości czaszki przy urodzeniu,
b) zmiany strukturalne mózgu (np. małogłowie, częściowy albo całkowity brak ciała modzelowatego, hipoplazja móżdżku),
c) objawy neurologiczne małe albo duże (np. zaburzenia motoryki małej, neurosensoryczna utrata słuchu, zaburzenia w koordynacji wzrokowo-manualnej).
2. Zaburzenia w zachowaniu i funkcjach intelektualnych, niezgodne z wiekiem i niedające się wytłumaczyć czynnikami genetycznymi, rodzinnymi czy środowiskowymi (kłopoty w nauce, niskie osiągnięcia szkolne, niskie kompetencje językowe, specyficzne trudności w nauce matematyki, trudności w rozwiązywaniu problemów).
Instytut Medyczny zdefiniował FAS jako zespół objawów fizycznych widocznych w specyficznych cechach twarzy, w niskiej wadze i wzroście dziecka oraz w problemach behawioralnych i funkcjach poznawczych dzieci matek spożywających alkohol w dużych ilościach w czasie ciąży34. IOM wprowadził nowe terminy diagnostyczne takie jak ARND, ARBD oraz pFAS. Określenia diagnostyczne ARND i ARBD zastąpiły wcześniej powszechnie używany termin opisowy FAE (Płodowy Efekt Alkoholowy), który był krytykowany przez środowisko medyczne jako zbyt ogólnikowy i sugerujący, iż FAE jest łagodniejszą formą FAS35. Naukowcy z IOM pracujący nad wytycznymi podkreślili fakt, iż wyszczególnienie poszczególnych jednostek diagnostycznych oraz określenie ich kryteriów było bardzo trudnym zadaniem. Chcieli oni uchwycić różnorodność ekspresji zaburzeń poalkoholowych, tak aby każda jednostka z prenatalną ekspozycją na alkohol otrzymała adekwatną diagnozę, na podstawie której miałaby dostęp do odpowiedniego sytemu opieki i wsparcia36.
Wielu naukowców i diagnostów obawiało się, iż wyznaczenie powyższych jednostek diagnostycznych doprowadzi do nadmiernego diagnozowania oraz do pomyłek w diagnozowaniu w przypadkach występowania niektórych syndromów genetycznych37. Inni obawiali się, że zwrócenie uwagi tylko na strukturalne albo neurologiczne deficyty jako główne wskaźniki uszkodzenia mózgu wyeliminuje dużo dzieci z innymi objawami FAS z procesu diagnostycznego38. Zespół naukowców z Kanady, z dr. Albertem Chudleyem na czele, obawiał się, że dojdzie do nadmiernego diagnozowania, jeżeli będzie brało się pod uwagę tylko jeden wskaźnik określający uszkodzenie mózgu, jak to jest dopuszczalne zarówno w wytycznych z IOM, jak i w później opublikowanych Standardach Waszyngtońskich. Zespół kanadyjski podkreślał, że pojedynczy wskaźnik nie jest wystarczającym dowodem na występowanie uszkodzenia mózgu na skutek prenatalnej ekspozycji na alkohol, ponieważ może on także świadczyć o istnieniu innych genetycznych czy etnicznych różnic, które mogą nawet jeszcze nie być zdefiniowane przez środowisko naukowe39.
Również w latach 90. ubiegłego wieku dr Susan Astley i dr Sterling Clarren z Uniwersytetu Waszyngtońskiego w Seattle (USA) pracowali nad stworzeniem nowego systemu diagnostycznego, który by zwiększył precyzyjność w diagnozowaniu, ściślej dokumentował ekspozycję na alkohol oraz obiektywnie określił różnorodność i głębokość objawów charakterystycznych dla FAS. W 1997 roku przedstawili oni stworzony przez siebie 4-Cyfrowy Kod Diagnostyczny40. Od czasów pierwszej walidacji kodu, która miała miejsce 4 lata przed publikacją, system ten był wielokrotnie aktualizowany. Ostatnia aktualizacja miała miejsce w 201341. Standardy Waszyngtońskie używane są w wielu placówkach diagnostycznych w USA i na świecie. Model ten precyzuje natężenie objawów w czterech wymiarach diagnostycznych42:
1) ekspozycja płodu na alkohol,
2) jednoczesne występowanie trzech cech dysmorfii twarzy, tj. krótkie szpary powiekowe, brak lub spłycona rynienka podnosowa oraz cienka warga górna,
3) zahamowanie wzrostu i wagi po narodzeniu lub obecnie,
4) zaburzenia strukturalne, neurologiczne i/lub funkcjonalne OUN.
Każdy z czterech wymiarów oceniany jest oddzielnie według czteropunktowej skali Likerta, w której numer 1 oznacza zupełny brak występowania danego objawu, natomiast numer 4 odzwierciedla najwyższy stopień natężenia danej cechy. W związku z tym, istnieje 256 możliwych wyników, które zostały pogrupowane w 22 grupy diagnoz klinicznych, z których cztery dotyczą FASD43:
1. Płodowy Zespół Alkoholowy (Fetal Alcohol Syndrome, FAS) – występowanie deficytów wzrostu, trzech cech dysmorfii twarzy, głębokie uszkodzenie OUN oraz potwierdzone spożywanie alkoholu;
2. Częściowy Płodowy Zespół Alkoholowy (Partial Fetal Alcohol Syndrome, pFAS) – brak deficytów wzrostu, występowanie trzech cech dysmorfii twarzy, głębokie uszkodzenie OUN, potwierdzenie spożywania alkoholu albo występowanie deficytów wzrostu, głębokiego uszkodzenia OUN, potwierdzenie spożywania alkoholu i występowanie większości, ale nie wszystkich cech dysmorfii twarzy;
3. Stabilna encefalopatia z potwierdzeniem spożywania alkoholu (Static Encephalopathy Alcohol Exposed, SE/AE) – głębokie strukturalne, neurologiczne i/lub funkcjonalne uszkodzenie OUN o charakterze utrwalonym, niepodlegające żadnym zmianom (brak poprawy i niepogarszanie się objawów);
4. Zaburzenia Neurorozwojowe z potwierdzeniem spożywania alkoholu, (Neurodevelopment Disorder Alcohol Exposed, ND/AE) – termin ten oznacza zaburzenia w procesach poznawczych i behawioralnych bez dowodów strukturalnego, neurologicznego albo funkcjonalnego uszkodzenia mózgu.
Aby otrzymać diagnozę FAS, należy stwierdzić i udokumentować występowanie nieprawidłowości we wszystkich 4 wymiarach diagnostycznych na najwyższym poziomie nasilenia (ocena 4). Dla przybliżenia wprowadzonego nowego nazewnictwa diagnostycznego, dr Astley porównała jednostkę diagnostyczną Stabilna Encefalopatia, Static Encephalopathy Alcohol Exposed (SE/AE) do „severe ARND”, co można przetłumaczyć jako „ciężka postać ARND”. Natomiast jednostkę Zaburzenia Neurorozwojowe, Neurodevelopment Disorder Alcohol Exposed (ND/AE) porównała do „moderate ARND”44, czyli „umiarkowanej postaci ARND”. Należy podkreślić, iż zarówno ciężka postać ARND, jak i umiarkowana postać ARND nie są jednostkami diagnostycznymi używanymi w diagnozowaniu ani według sytemu IOM, ani według Standardów Waszyngtońskich. W zawiązku z tym, określenia te nie powinny być używane w znaczeniu diagnostycznym. Dr Astley i dr Clarren zwrócili uwagę, iż określenia takie jak FAE, PFAE, ARND albo ARBD nie są słuszne, ponieważ zakładają, że potencjalne zaburzenia rozwojowe są spowodowane wyłącznie ekspozycją na alkohol. Tymczasem istnieje wiele innych czynników, które mogą również powodować uszkodzenia OUN albo inne wady wrodzone. Bez potwierdzonej dysmorfii twarzy, współczesna technologia nie ma jeszcze możliwości potwierdzenia albo wykluczenia faktu spożywania alkoholu przez matkę w czasie ciąży jako głównego czynnika powodującego zaburzenia OUN albo inne wady wrodzone. Tylko jednoczesne występowanie trzech cech dysmorfii jest unikalne dla diagnozy FAS45.
4-Cyfrowy Kod podkreślił istnienie wielu innych szkodliwych czynników, które mogą wystąpić w okresie ciąży albo po urodzeniu się dziecka, w związku z tym wprowadzono odrębną kategorię, tzw. ryzyko prenatalne i postnatalne, która jest również oceniana według tej samej skali Likerta46.
Wprawdzie 4-Cyfowy Kod uściślił terminologię oraz wprowadził obiektywny model dokumentowania cech charakterystycznych FAS, ale jednocześnie poprzez zaproponowanie wielu nowych kodów diagnostycznych jeszcze zwiększył dezorientację odnośnie do samego nazewnictwa związanego z FAS. Wielu naukowców nawoływało, aby wprowadzić bardziej jednoznaczną nazwę obejmującą całe spektrum zaburzeń. Dr Ann Streissguth i dr Kieran O’Malley zaproponowali nazwę FASD obejmującą następujące jednostki diagnostyczne: FAS, pFAS, ARND, ARBD. Zauważyli oni, że nazwy diagnostyczne, takie jak FAS albo pFAS wskazują na obecność albo brak cech fizycznych, a tym samym nie podkreślają faktu, że powinniśmy zwrócić uwagę na szerokie spektrum zaburzeń układu nerwowego i deficytów rozwojowych47. W 2004 roku na zjeździe ekspertów i przedstawicieli organizacji federalnych USA zajmujących się problematyką FAS, zgodnie ze wskazówkami dr. Streissguth i dr. O’Malley’a zaakceptowano i zdefiniowano FASD jako zespół wszystkich objawów fizycznych, psychologicznych, behawioralnych, oraz/lub kompetencji społecznych o natężeniu umiarkowanym i silnym, które mogą wystąpić u dzieci matek spożywających alkohol w czasie ciąży48. Warto zauważyć, że tak jak we wcześniejszych latach FAE nie było jednostką diagnostyczną, tak i w tamtym okresie FASD nie było terminem diagnostycznym w USA i Kanadzie. Nazwa ta jednak szybko została przyjęta przez różne grupy zawodowe, ze względu na łatwość w używaniu oraz ogólnie już przyjętą i rozumianą wiedzę na temat neuroteratogennego działania alkoholu powodującego różnorodność wad rozwojowych, psychologicznych i behawioralnych.
Kanadyjskie wytyczne diagnostyczne 2005 -2016
W 2005 roku w Kanadzie wydano pierwsze krajowe wytyczne do diagnozowania FASD oparte na analizie wyników ówczesnych badań naukowych oraz konsultacji z kanadyjskimi i amerykańskimi ekspertami. Przedstawiony model rekomendował stawianie diagnozy przez zespół wielodyscyplinarny, pracujący w specjalistycznych placówkach i używający odpowiednich narzędzi diagnostycznych do dokonywania pomiarów dysmorfii twarzy i badań uszkodzenia OUN49. Zespół diagnostyczny powinien się składać z lekarza pediatry, psychologa, logopedy i pracownika socjalnego. W zależności od potrzeb badanej osoby w skład zespołu powinni wchodzić również inni specjaliści np. fizjoterapeuta. Na zakończenie procesu diagnostycznego konieczne jest spotkanie z rodziną dziecka, aby przedstawić jej wyniki badań, ostateczną diagnozę i rekomendacje50.
Kanadyjskie wytyczne zintegrowały pewne elementy z modelu Instytutu Medycyny (IOM) oraz z 4-Cyfrowego Kodu Diagnostycznego Uniwersytetu Waszyngtońskiego. Terminologia diagnostyczna została przyjęta z modelu IOM, natomiast system oceny kryteriów diagnostycznych został zaczerpnięty ze Standardów Waszyngtońskich. Wytyczne kanadyjskie wyróżniły 3 jednostki diagnostyczne51:
1. FAS – jednoczesne występowanie trzech cech dysmorfii twarzy; zahamowanie rozwoju wzrostu i wagi (po urodzeniu i obecnie); uszkodzenie OUN w trzech lub więcej obszarach (struktura mózgu, funkcje motoryczne, intelektualne, werbalne, pamięci, uwaga, funkcje wykonawcze i myślenie abstrakcyjne, osiągnięcia szkolne, zachowania i kompetencje społeczne); potwierdzone spożywanie alkoholu przez matkę w czasie ciąży albo brak takiego potwierdzenia;
2. pFAS – występowanie dwóch z trzech cech dysmorfii twarzy, występowanie uszkodzenia OUN w trzech lub więcej obszarach, tak jak w diagnozie FAS, oraz potwierdzone spożywanie alkoholu przez matkę w czasie ciąży;
3. ARND – uszkodzenie OUN w trzech lub więcej obszarach, tak jak w diagnozie FAS, potwierdzone spożywanie alkoholu przez matkę w czasie ciąży.
Zespół pracujący nad tymi wytycznymi rekomendował, aby nie używać terminu ARBD jako jednostki diagnostycznej. Autorzy uważali, że w przypadkach kiedy brakuje występowania cech dysmorfii twarzy albo innych kryteriów diagnostycznych związanych z ekspozycją na alkohol trudno jest udowodnić, że alkohol był jedynym czynnikiem powodującym dane wady wrodzone. Inne wady fizyczne niespowodowane ekspozycją na alkohol mogą również wystąpić u dzieci z FASD52.
Od 2013 roku trwały prace nad aktualizacją Standardów Kanadyjskich, których drugą edycję opublikowano w grudniu 2015 roku53. Kanadyjskie Zrzeszenie Naukowców w dziedzinie FASD (CanFASD) wraz z Federalnym Wydziałem Zdrowia Publicznego (Public Health Agency of Canada) kierowało pracami zespołu ekspertów. Zespół ten zebrał informacje z 35 kanadyjskich klinik diagnostycznych, przeprowadził intensywne konsultacje z ekspertami kanadyjskimi i amerykańskimi oraz przeanalizował najbardziej aktualne badania naukowe. Na podstawie zebranych materiałów przedstawiono nowe jednostki i kryteria diagnostyczne, informacje o badaniach przesiewowych i procesie diagnostycznym oraz wiadomości na temat systemu pomocy dla osób z FASD i ich rodzin. Po raz pierwszy w Kanadzie sformułowano też specjalne wytyczne odnośnie do diagnozowania noworodków, niemowląt oraz ludzi dorosłych. Termin FASD został oficjalnie uznany za diagnozę medyczną54.
Według nowego systemu diagnostycznego obowiązują w Kanadzie dwie następujące jednostki diagnostyczne:55
1. Spektrum Płodowych Zaburzeń Alkoholowych z występowaniem kluczowych cech dysmorfii twarzy (FASD with sentinel facial features). Termin ten oznacza jednoczesne występowanie trzech cech dysmorfii: krótkie szpary powiekowe, brak lub spłycona rynienka podnosowa oraz cienka warga górna, zaburzenia układu nerwowego w trzech albo więcej sferach, potwierdzenie spożywania alkoholu przez matkę w czasie ciąży lub brak potwierdzenia.
2. Spektrum Płodowych Zaburzeń Alkoholowych bez kluczowych cech dysmorfii twarzy (FASD without sentinel facial features). Brak cech dysmorfii twarzy, występowanie zaburzeń układu nerwowego w trzech albo więcej sferach mózgu oraz potwierdzenie spożywania alkoholu przez matkę w czasie ciąży, w dawkach ścisłe powiązanych z występowaniem zaburzeń neurorozwojowych.
W nowych standardach został wprowadzony termin opisowy „At risk for neurodevelopment Disorder or FASD associated with prenatal alcohol exposure” (Ryzyko wystąpienia zaburzeń neurorozwojowych i FASD związanych z prenatalną ekspozycją na alkohol) dla noworodków, niemowląt i małych dzieci. Warto podkreślić, iż nazwa ta nie jest terminem diagnostycznym. Służy ona jedynie do zidentyfikowania bardzo małych dzieci, które nie spełniają kryteriów diagnostycznych FASD, ale mają potwierdzoną prenatalną ekspozycję na alkohol oraz wykazują wczesne objawy rozwojowe charakterystyczne dla prenatalnej ekspozycji56. Termin ten nie powinien być używany dla dzieci, które nie mają potwierdzonej prenatalnej ekspozycji na alkohol. Dalsze badania diagnostyczne są zalecane, kiedy dziecko jest starsze57. Poprzez wprowadzenie nowych wytycznych odnośnie do diagnozowania noworodków, niemowląt, i ludzi dorosłych autorzy standardów przyjęli, że wszyscy, niezależnie od wieku, dzięki poprawnie postawionej diagnozie FASD powinni czerpać korzyści z dostępu do odpowiedniego sytemu terapeutyczno-wspierającego w swoich środowiskach lokalnych.
Nowy model kanadyjski wprowadził również zmiany i/lub uaktualnienia w kryteriach diagnostycznych:58
1. Kluczowe cechy dysmorfii twarzy – jednoczesne występowanie trzech cech dysmorfii twarzy jest potwierdzonym naukowo, najbardziej unikalnym elementem identyfikującym prenatalną ekspozycję na alkohol. Dlatego też wskaźnik ten został użyty do wyróżnienia tylko dwóch jednostek diagnostycznych.
2. Zahamowanie wzrostu i wagi po urodzeniu lub obecnie – nie jest obecnie uważane za znaczące kryterium diagnostyczne. Współczesne badania nie potwierdzają znaczenia diagnostycznego różnic we wzroście i wadze. Pomiary nadal są wykonywane i odnotowywane, aczkolwiek ich wartość nie ma znaczenia w postawieniu diagnozy.
3. Zaburzenia układu nerwowego – oprócz zaburzeń w zakresie uszkodzenia struktur mózgu, funkcji motorycznych, intelektualnych, werbalnych, pamięci, uwagi, funkcji wykonawczych i myślenia abstrakcyjnego, osiągnięć szkolnych, zachowań i kompetencji społecznych dodano nową sferę uszkodzeń odnoszącą się do stanu emocjonalno-samoregulacyjnego (affect regulation), tj. występowanie poczucia lęku i niepokoju, stanów depresyjnych i zaburzeń nastroju. Najnowsze badania wskazują, iż jednostki z prenatalną ekspozycją na alkohol mają predyspozycje do pewnych zaburzeń zdrowia psychicznego. Występowanie tych zaburzeń jest niezależne od innych biologicznych czy środowiskowych czynników.
Każda wyżej wymieniona sfera mózgowa badana jest indywidualnie. Wymagane są dowody ciężkiego uszkodzenia w trzech lub więcej obszarach układu nerwowego. Niektóre z tych uszkodzeń mogą być tylko badane u dzieci starszych.
Doprecyzowano kwestie związane z potwierdzeniem konsumpcji alkoholu przez matkę w czasie ciąży. Po pierwsze, w przypadku współwystępowania specyficznych trzech cech dysmorfii twarzy, takie potwierdzenie nie jest konieczne. Dowiedziono bezspornie, że taka konfiguracja cech jest unikalna dla FASD. Po drugie, w przypadkach występowania mniejszej liczby cech dysmorfii twarzy, lub ich braku, wymagane jest potwierdzenie spożywania alkoholu przez biologiczną matkę albo przez inne wiarygodne źródła, np. dokumentację medyczną, dokumentację z placówek leczenia odwykowego59.
Nowe Standardy Kanadyjskie w dalszym ciągu rekomendują stawianie diagnozy przez wyspecjalizowane zespoły diagnostyczne ze względu na to, iż w każdym przypadku niezbędna jest ocena medyczna oraz specjalistyczna ocena uszkodzeń mózgu. Wyniki badań przedstawiane są rodzicom/opiekunom podczas tzw. konferencji z rodziną.
Uwagi Końcowe
Kłopoty z nazewnictwem w dziedzinie FASD pojawiły się już w momencie kiedy syndrom ten został opisany przez dr. Jonesa i dr. Smitha. Badania naukowe dowiodły bezspornie teratogeniczne działanie alkoholu, które może powodować spektrum zaburzeń rozwojowych, fizycznych, intelektualnych, emocjonalnych oraz behawioralnych. Nie wszystkie osoby z prenatalną ekspozycją na alkohol mogą prezentować wszystkie objawy. W związku z tym, zaistniała potrzeba sformułowania odpowiedniego słownictwa diagnostycznego, które mogłoby odzwierciedlić częściową ekspresję poszczególnych kryteriów diagnostycznych charakterystycznych dla prenatalnej ekspozycji na alkohol. Od lat 70. ubiegłego stulecia podjęto wiele prób stworzenia adekwatnej nomenklatury diagnostycznej. W USA najbardziej rozpowszechnione są wytyczne z IOM oraz Standardy Waszyngtońskie. Kanada zdecydowała się na stworzenie krajowych wytycznych, zapobiegając w ten sposób wielu niepotrzebnym nieporozumieniom w zakresie diagnozy FASD. Warto zwrócić uwagę na to, że dziedzina FASD jest stosunkowo nową dziedziną medyczną i proces kształtowania się nomenklatury specjalistycznej nie jest jeszcze zakończony. W dalszym ciągu prowadzone są badania naukowe, które wzbogacają diagnostykę, profilaktykę oraz metody wspierania osób z FASD. Zarówno naukowcy kanadyjscy, jak i amerykańscy zapowiadają kolejne aktualizacje swoich systemów diagnostycznych w miarę postępu nauki w tej dziedzinie.
W Polsce nadal najczęściej posługujemy się terminem FAS, być może wynika to z faktu, iż postęp wiedzy naukowej w zakresie FASD nie był tak samo dostępny i uaktualniany jak to miało miejsce w Kanadzie czy USA, gdzie wraz ze zdobywaniem nowych wiadomości środowiska medyczne, edukacyjne i opieki społecznej były równocześnie informowane i odpowiednio przeszkolone. Być może indywidualnie tłumaczone materiały nie odzwierciedlają do końca znaczenia niuansów naukowych ze względu na barierę językową, która może utrudniać stopień rozumienia zagadnienia. Z pewnością też nie cała literatura zawodowa docierała i nadal nie dociera do polskiego czytelnika. Zawężenie terminologii do tylko jednej jednostki diagnostycznej FAS jest niezgodne ze współczesnymi osiągnięciami naukowymi, pogłębia dezorientację w środowiskach zawodowych, ponadto stwarza sytuacje, w których wyeliminowuje się dzieci z innymi ekspresjami poalkoholowych zaburzeń zarówno z procesu diagnostycznego, jak i dostępu do wyspecjalizowanej pomocy.
tekst: Małgorzata Tomanik,
M.Ed. Family Consultant, Parenting Paradigm
Piśmiennictwo:
1. Jones, K.L., Smith, D.W., Recognition of the fetal alcohol syndrome in early infancy. Lancet 2:999-1001,1973
2. Brynelsen, D., Aitken, L., Elliott, D., Fetal Alcohol Spectrum Disorders Early Childhood Developmental Curriculum: Supporting Young Children Living with FASD and Their Families. FASD ECD Curriculum Project, 2007
3. Streissguth, AP., Barr, HM, Kogan, J., Bookstein, FL., Understanding the Occurrence of Secondary Disabilities in clients with FAS and FAE. Final Report August 1996, University of Washington, Seattle, WA
4. Popova, S., Stade, B., Bekmuradow, D., Lange, S., Rehm, J., What do we know about the economic impact of fetal alcohol spectrum disorder? A systematic literature review. Alcohol and Alcoholism, 2011; 46 (4), 490-49
5. Chudley, A.E., Conry, J., Cook, J.I., Loock, C., Rosales, T., LeBlanc, N., Fetal alcohol spectrum disorder: Canadian guidelines for diagnosis. Canadian Medical Association Journal (2005) vol.172, no.5 (March 1)
6. Cook, J.L., Green, C.R., Lilley, C.M., Anderson, S.M., Baldwin, M.E., Lutke, J., Mallon, B.F., McFarlane, A.A., Temple, V., Rosales, T., Fetal alcohol spectrum disorder: a guideline for diagnosis across the life span. Canadian Medical Journal (2015) vol.188, no.3 (December 14)
7. Sullivan, W. C., A Note on the Influence of Maternal Inebriety on the Offspring. Journal of Mental Science 45, pp. 489–503, 1899 http://ije.oxfordjournals.org/content/40/2/278.long
8. Streissguth, AP., Barr, HM, Kogan, J., Bookstein, FL., Understanding the Occurrence of Secondary Disabilities in clients with FAS and FAE. Final Report August 1996, University of Washington, Seattle, WA
9. Ibidem
10. Jones, K.L., Smith, D.W., Recognition of the fetal alcohol syndrome in early infancy. Lancet 2:999-1001,1973
11. Ibidem
12. Astley, S.J., Diagnostic Guide for Fetal Alcohol Spectrum Disorders: the 4-Digit Diagnostic Code.3rd ed. 2004, University of Washington Publication Services, Seattle, WA
13. Astley, S.J., Clarren. S.K., A Fetal Alcohol Syndrome Screening Tool. Alcohol Clinical and Experimental Research. 1995, Vol.19 No.6 pp.1565-1571 https://depts.washington.edu/fasdpn/pdfs/astley-1995.pdf
14. Astley, S.J., Validation of the 4-Digit FASD Diagnostic Code. 5th International Conference on FASD, Vancouver BC, February 27 – March 2, 2013
15. Clarren, S., Smith, D.W.,The fetal alcohol syndrome. The New England Journal of Medicine, 298(19), 1063-1067, 1978
16. Chernoff, G.F., The fetal alcohol syndrome in mice: An animal model. Teratology, 15(3), 223-229,1977
17. Clarren, S., Smith, D.W.,The fetal alcohol syndrome. The New England Journal of Medicine, 298(19), 1063-1067, 1978
18. Streissguth, A.P., O’Malley, K., Neuropsychiatric implications and long-term consequences of Fetal Alcohol Spectrum Disorders; Seminars in Clinical Neuropsychiatry. vol5. no3 July 2000
19. Streissguth, A.P., Aase, J.M., Clarren, S.K., Randels, S.P., LaDue, R.A, Smith, D.F. Fetal alcohol syndrome in adolescents and adults. Journal of the American Medical Association. 265(15). 1961-1967, 1991a
20. Mattson, S.N., Schoenfeld, A.M. Riley, E.P., Teratogenic effects of alcohol on brain and behaviour. Alcohol Research and Health, 25(3), pp.185-191, 2001.
21. Streissguth A.P., Fetal alcohol syndrome: A guide for families and communities. Brookes Publishing; pp3-289, 1997
22. Astley, S.J., Clarren, S.K., Diagnostic Guide for FAS and Related Conditions: the 4-Digit Diagnostic Code, 2nd Edition 1999, University of Washington Publication Services, Seattle, WA
23. Streissguth, A.P., O’Malley, K., Neuropsychiatric implications and long-term consequences of Fetal Alcohol Spectrum Disorders. Seminars in Clinical Neuropsychiatry. Vol5. No3 July 2000
24. Fetal Alcohol Syndrome: Guideline for Referral and Diagnosis, National Centre on Birth Defects and Developmental Disabilites and Centers for Disease Control and Prevention, CDC, 2004 https://www.cdc.gov/ncbddd/fasd/documents/fas_guidelines_accessible.pdf
25. Astley, S.J., Validation of the 4-Digit FASD diagnostic Code. 5th International Conference on FASD, Vancouver BC, February 27-March 2, 2013
26. Chudley, A.E., Conry, J., Cook, J.I., Loock, C., Rosales, T., LeBlanc, N., Fetal alcohol spectrum disorder: Canadian guidelines for diagnosis. Canadian Medical Association Journal (2005) vol.172 no.5, (March 1)
27. Streissguth, AP., Barr, HM, Kogan, J., Bookstein, FL., Understanding the Occurrence of Secondary Disabilities in clients with FAS and FAE. Final Report August 1996, University of Washington, Seattle, WA
28. Astley, S.J., Magnuson, S.I., Omnell, L.M., Clarren, S.K., Fetal Alcohol Syndrome: Changes in Craniofacial Form With Age, Cognition, and Timing of Ethanol Exposure in the Macaque. Teratology 59:163-172, Wiley-Liss, INC 1999
29. Hoyme, E.H., May, P.A., Kalberg,W.O., et al. A Practical Clinical Approach to Diagnosis of Fetal Alcohol Spectrum Disorders: Clarification of the 1996 Institute of Medicine Criteria. Pediatrics. 2005; 115(1):39-47.
30. Fetal Alcohol Syndrome: Guideline for Referral and Diagnosis, National Centre on Birth Defects and Developmental Disabilites and Centers for Disease Control and Prevention, CDC, 2004 https://www.cdc.gov/ncbddd/fasd/documents/fas_guidelines_accessible.pdf
31. Astley, S.J., Validation of the 4-Digit FASD diagnostic Code. 5th International Conference on FASD, Vancouver BC, February 27 – March 2, 2013
32. Stratton, K., Howe, C., Battagilla, F. (1996) Fetal Alcohol Syndrome: Diagnosis, Epidemiology, Prevention and Treatment, Washington National Academy of Science Press, 1996 http://www.nap.edu/catalog/4991.html
33. Ibidem
34. Ibidem
35. Astley, S.J., Diagnostic Guide for Fetal Alcohol Spectrum Disorders: the 4-Digit Diagnostic Code.3rd ed.2004 University of Washington Publication Services, Seattle, WA
36. Stratton, K., Howe, C., Battagilla, F. (1996) Fetal Alcohol Syndrome: Diagnosis, Epidemiology, Prevention and Treatment, Washington National Academy of Science Press, 1996 http://www.nap.edu/catalog/4991.html
37. Best Practice, FAS/FAE and the Effects of Other Substance Use During Pregnancy, Publications Health Canada 2001 http://publications.gc.ca/collections/Collection/H49-156-1-2001E.pdf
38. Sampson. P.D., Streissguth, A., Bookstein, F.L., Little, R.E., Clarren, S.K., Dehaene, P., Hanson, J.W., Graham, J.M., JR. Incidence of Fetal Alcohol Syndrome and Prevalence of Alcohol-Related Neurodevelopmental Disorder, Teratology 56:317-326,1997 Wiley-Liss, INC
39. Chudley, A.E., Conry, J., Cook, J.I., Loock, C., Rosales, T., LeBlanc, N., Fetal alcohol spectrum disorder: Canadian guidelines for diagnosis. CMAJ (2005) vol.172 no.5 (March 1)
40. Astley, S.J., Diagnostic Guide for Fetal Alcohol Spectrum Disorders and Related Conditions: The 4-Digit Diagnostic Code. (1997) University of Washington Publication Services, Seattle, WA
41. Astley, S.J., Validation of the 4-Digit FASD diagnostic Code. 5th International Conference on FASD Vancouver BC, February 27 – March 2, 2013
42. Astley, S.J., Diagnostic Guide for Fetal Alcohol Spectrum Disorders: the 4-Digit Diagnostic Code.3rd ed.2004 University of Washington Publication Services, Seattle, WA
43. Ibidem.
44. Astley, S.J., Validation of the 4-Digit FASD diagnostic Code. 5th International Conference on FASD, Vancouver BC, February 27 – March 2, 2013
45. Astley, S.J., Diagnostic Guide for Fetal Alcohol Spectrum Disorders: the 4-Digit Diagnostic Code.3rd ed.2004 University of Washington Publication Services, Seattle, WA
46. Ibidem
47. Streissguth, A.P., O’Malley, K., Neuropsychiatric implications and long-term consequences of Fetal Alcohol Spectrum Disorders. Seminars in Clinical Neuropsychiatry. Vol5. No3 July 2000
48. Fetal Alcohol Syndrome: Guideline for Referral and Diagnosis, National Centre on Birth Defects and Developmental Disabilites and Centers for Disease Control and Prevention, CDC, 2004 https://www.cdc.gov/ncbddd/fasd/documents/fas_guidelines_accessible.pdf
49. Chudley, A.E., Conry, J., Cook, J.I., Loock, C., Rosales, T., LeBlanc, N., Fetal alcohol spectrum disorder: Canadian guidelines for diagnosis. Canadian Medical Association Jurnal (2005) vol.172 no.5 (March 1)
50. Ibidem
51. Ibidem
52. Ibidem
53. Cook, J.L., Green, C.R., Lilley, C.M., Anderson, S.M., Baldwin, M.E., Lutke, J., Mallon, B.F., McFarlane, A.A., Temple, V., Rosales, T., Fetal alcohol spectrum disorder: a guideline for diagnosis across the life span. Canadian Medical Association Journal (2015) vol188, no.3 (December 14)
54. Ibidem
55. Ibidem
56. Ibidem
57. Ibidem
58. Ibidem
59. Ibidem

 Instytut Nagrody Zaufania Złoty OTIS
Instytut Nagrody Zaufania Złoty OTIS